Боли в коленных суставах и выпадение волос
Содержание статьи
Ревматоидный артрит и выпадение волос: какая связь?
Автор Хусаинов Руслан Халилович На чтение 5 мин. Опубликовано 11.10.2020 14:51 Обновлено 11.10.2020 14:51
Ревматоидный артрит — это разновидность аутоиммунного заболевания. Иммунная система организма ошибочно атакует суставы, вызывая боль, воспаление и снижение подвижности. У некоторых пациентов это состояние может вызвать выпадение волос.
Хотя ревматоидный артрит (РА) в основном поражает суставы, это системное заболевание, и оно может поражать весь организм. Длительное воспаление может нанести вред множеству систем и органов.
Вызывает ли ревматоидный артрит выпадение волос?
Некоторые пациенты с ревматоидным артритом могут отмечать выпадение волос как симптом заболевания. Для других выпадение волос может быть побочным эффектом лечения. Однако выпадение волос редко является результатом любой из этих причин.
Люди, которые действительно отмечают выпадение волос, теряют их небольшое количество. Волосы, скорее всего, будут казаться тонкими. Однако люди, которые имеют наследственное облысение, могут обнаружить, что некоторые лекарственные средства, применяемые при РА, вызывают или ускоряют выпадение волос.
В результате мужчины могут отмечать постоянное выпадение волос вдоль линии роста или на макушке головы. У женщины может произойти истончение волос в передней и верхней части головы.
Препараты, применяемые при ревматоидном артрите и выпадении волос
Два класса лекарственных средств, которые врачи обычно используют для лечения ревматоидного артрита — это болезнь-модифицирующие антиревматические препараты (сокр. БМАРП) и биологические препараты. Некоторые из препаратов могут вызвать выпадение волос.
БМАРП
БМАРП являются наиболее распространенным методом лечения ревматоидного артрита. Препараты подавляют иммунную систему, тем самым уменьшая хроническое воспаление.
Метотрексат
Метотрексат — это БМАРП, который врачи чаще всего назначают при ревматоидном артрите. Этот препарат останавливает рост клеток организма. Врачи впервые использовали метотрексат в качестве противоопухолевого средства. В качестве лечения Метотрексат останавливает рост иммунных клеток, которые вызывают хроническое воспаление. Препарат также может остановить рост клеток, поддерживающих волосяные фолликулы. Основание волосяного фолликула может ослабнуть, в результате чего волосы могут выпадать. Около 1-3% пациентов, принимающих Метотрексат, отмечают выпадение волос. Препарат также истощает организм от витамина группы В — фолата, который способствует здоровым волосам.
Лефлуномид
Лефлуномид — это еще один тип БМАРП, который многие пациенты принимают в комбинации с Метотрексатом или вместо него. Примерно 10% пациентов отмечают выпадение волос в результате приема Лефлуномида.
Биологические препараты
Биологические препараты — это генетически модифицированная группа препаратов, которые происходят из живых клеток. Препараты специально нацелены на те части иммунной системы, которые стимулируют воспаление.
Этанерцепт и Адалимумаб — это два биологических препарата, которые могут вызвать выпадение волос. Врачи не знают, почему это происходит. Некоторые ученые предполагают, что биологические препараты могут нарушать баланс типа белка, который позволяет клеткам взаимодействовать, а также играет роль в регенерации волосяных фолликулов.
Лечение выпадения волос
Выпадение волос любого рода иногда может быть источником психологического расстройства. Некоторые могут впасть в депрессию, беспокойство или социальную замкнутость в результате выпадения волос. При появлении перечисленных выше симптомов пациенты должны обратиться к врачу, чтобы обсудить изменение препарата, если он является причиной выпадения волос. Некоторые добавки и методы ухода за волосами помогут справиться с выпадением волос.
Пациентам, принимающим Метотрексат или Лефлуномид, может быть полезны фолиевая кислота и биотиновые добавки. Витамины группы В могут защитить от выпадения волос. Фолиевая кислота также может облегчить некоторые другие побочные эффекты, которые могут возникнуть при применении Метотрексата. К ним относятся головные боли, одышка и усталость.
Другие советы, которые помогут свести к минимуму выпадение волос:
- после мытья сушите волосы естественным образом
- реже расчесывайте волосы
- не тяните и не дергайте волосы при расчесывании
Препараты, применяемые при ревматоидном артрите, не вызывающие выпадения волос
У большинства пациентов, которые отмечают медикаментозное облысение, волосы отрастают снова, как только они перестают принимать препарат.
Можно перейти на препарат, которое не вызывает выпадение волос в качестве побочного эффекта. Примеры препаратов:
- тофацитиниб
- микофенолата мофетил
- сульфасалазин
- гидроксихлорохин сульфат
Хотя перечисленные выше препараты не вызывают выпадения волос, каждый из них имеет другие побочные эффекты. Врач сможет дать консультацию по наиболее подходящему лекарственному средству или комбинации препаратов.
Когда обратиться к врачу
Люди должны обратиться к врачу, если отмечают внезапное и чрезмерное выпадение волос. В некоторых случаях выпадение волос может указывать на серьезное основное заболевание, требующее неотложной помощи.
Люди, которые наблюдают следующие признаки и симптомы выпадения волос, должны немедленно обратиться к врачу или ревматологу:
- внезапное или частичное выпадение волос
- чрезмерное выпадение волос при мытье и расчесывании волос
- регулярное нахождение волос на подушке
Необходимо обратиться к врачу, если есть обеспокоенность по поводу выпадения волос. В некоторых случаях врач может направить пациента к дерматологу или специалисту по выпадению волос, который предложит лечение.
Заключение
Выпадение волос при ревматоидном артрите встречается редко, но может являться симптомом заболевания или быть побочным эффектом лекарственных средств, применяемых при ревматоидном артрите. В большинстве случаев выпадение волос минимально, и волосы могут отрасти снова, как только пациент перестает принимать лекарственные средства.
Нельзя прекращать принимать препараты, если только врач не отменит их. Врач может дать консультацию по альтернативным препаратам и при необходимости направить пациента к дерматологу или специалисту по выпадению волос.
Статья по теме: Ревматоидный артрит — прогноз и продолжительность жизни.
Источник
Боль в коленях: что делать

Светлана Бухарова,
Диетолог, фитнес-инструктор
Дата публикации: 20.01.2021
Колени болят в любом возрасте. Боль может появиться и больных, и у здоровых людей. К примеру, при занятиях спортом, неправильных нагрузках и даже из-за ношения обуви. В этой статье расскажем о правилах первой помощи при сильной боли в коленях. Но болевые ощущения в коленях — повод для обращения к врачу.
По данным Всемирной организации здравоохранения, болезни опорно-двигательного аппарата — причина инвалидности в четырех из шести регионов ВОЗ. По распространенности болезни суставов — на третьем месте после болезней систем кровообращения и пищеварения.
Нередкая патология опорно-двигательного аппарата — поражения коленного сустава. Важно знать, почему появляется боль в колене. Для начала разберемся, что из себя представляет коленный сустав.
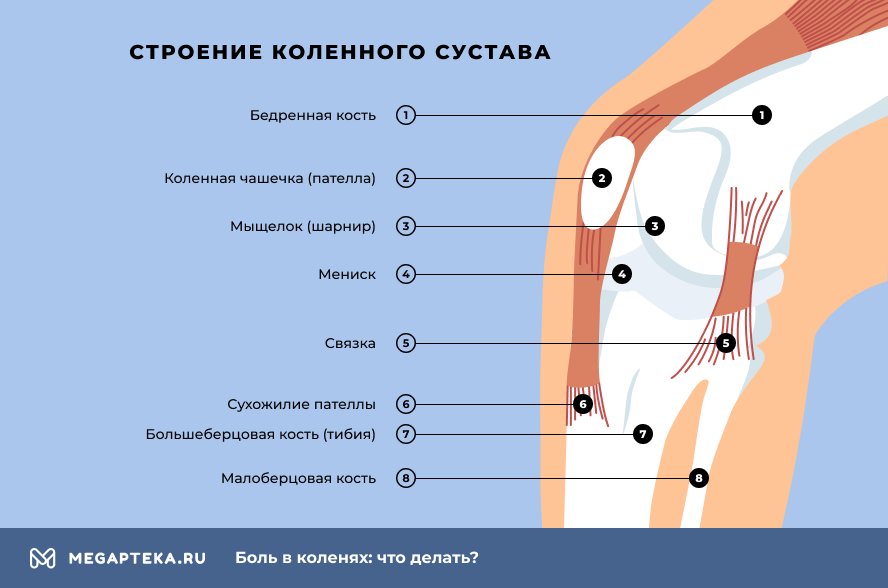
Анатомия коленного сустава
Коленный сустав выдерживает серьезные физические перегрузки. Состоит он из:
- бедренной, большеберцовой и малоберцовой костей
- хрящевых поверхностей
- надколенника
- сухожилий
- мениска
Мениск амортизирует при ходьбе. Если мениск поврежден, появляется боль. Также функцию амортизаторов выполняют крупные мышцы и связки. У людей с сидячим образом жизни мышцы ног ослабевают и перестают в полной мере выполнять амортизационные функции. Тогда нагрузка на мениск увеличивается и при перегрузке, даже минимальной, не исключен разрыв и защемление. Возникает сильная боль в области колена.
Облегчение боли в колене при ушибе
Колено болит после падения. Образуется ушиб — закрытая травма, при которой повреждаются только мягкие ткани, а не сам сустав. Появляется боль, затем отек, гематома.
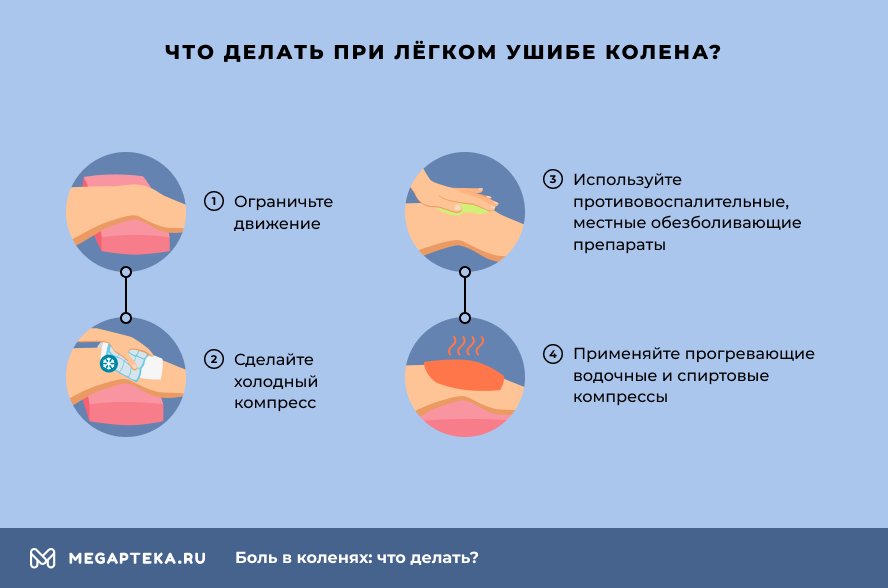
Что делать при легком, среднем и тяжелом ушибе.
При легком ушибе:
- Ограничьте движение конечности, никакого бега и прыжков.
- Сделайте холодный компресс на область травмы.
- Используйте противовоспалительные, местные обезболивающие препараты .
- Применяйте прогревающие водочные и спиртовые компрессы. Это ускорит заживление тканей.
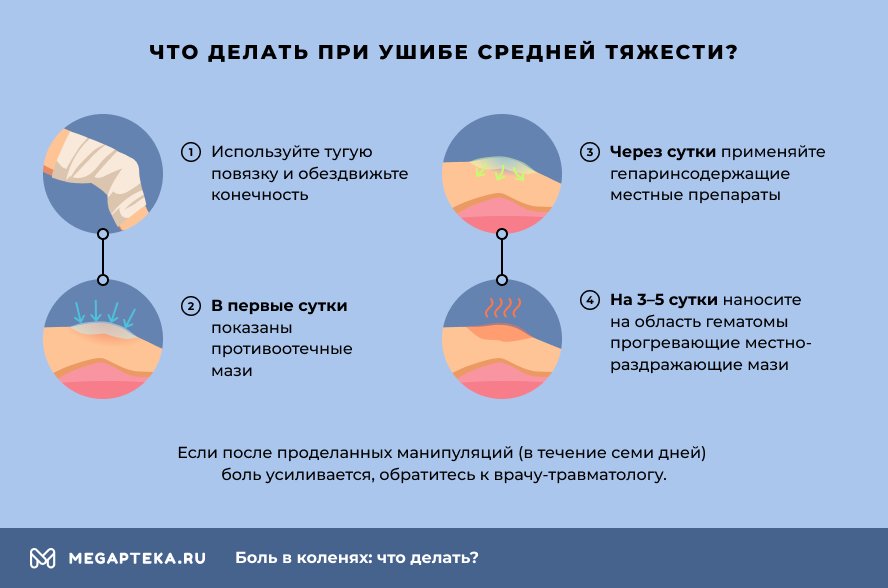
При ушибе средней тяжести:
- Используйте тугую повязку и обездвижьте конечность.
- В первые сутки после травмы показаны противоотечные мази.
- Через сутки применяйте гепаринсодержащие местные препараты.
- На 3-5 сутки наносите на область гематомы прогревающие местнораздражающие мази.
Если после проделанных манипуляций (в течение семи дней) боль усиливается, обратитесь к врачу-травматологу.
При тяжелом ушибе:
С тяжелым ушибом сразу обращайтесь к врачу. Такие травмы лечат в стационаре, поскольку не исключены осложнения: скопление крови в суставе, воспаление оболочки, разрывы хрящей, связок.
Боль в коленях после занятий спортом
После занятий спортом появляется дискомфорт в коленных суставах. Это вызвано интенсивностью тренировок и неправильной нагрузкой. К примеру, во время подъема штанги связки сначала растягиваются, потом принимают нормальное положение. Если ваша боль в коленях непостоянная, ситуативная, это — вариант нормы. Естественные неудобства после тренировок: непродолжительные, незначительные боли. Они объясняются повышением концентрации молочной кислоты в мышцах.
Если во время спортивных тренировок вы игнорируете боль и не корректируете нагрузку, велик риск развития хронических заболеваний. Потом потребуется серьезное лечение. По данным исследования тюменских учёных, люди, регулярно тренирующиеся после травм, имеют повышенный риск развития дегенеративных изменений. При появлении боли не стоит затягивать с визитом к врачу. Чем позже вы обратитесь за квалифицированной помощью, тем выше вероятность инвалидности.
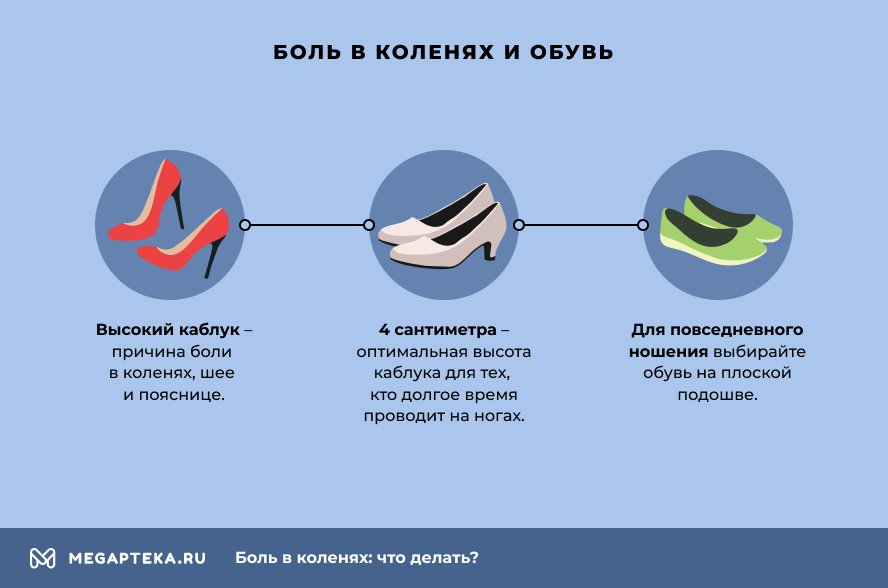
Боль в коленях и обувь
Обувь на высоком каблуке резко увеличивает нагрузку на колени. Появляется боль при ходьбе. Оптимальная высота каблука для тех, кто долгое время проводит на ногах, — 4 сантиметра. Для повседневного ношения отдайте предпочтение обуви на плоской подошве. Связь между болью в коленях и высотой каблука изучили швейцарские ученые отделения травматологии и ортопедии Цюрихского университета. Исследователи наблюдали за состоянием женщин, носящих высокие каблуки. Выяснилось, что высокий каблук приводит к увеличению сгибания коленей и к большему сгибанию лодыжек. Как следствие — появлялись боли в коленях, а также в шее и пояснице.
Помощь при хронической боли в коленях
Артрит и артроз поражает суставы, что вызывает боль в колене. Частые причины артрита — наследственность, проникновение в коленный сустав инфекций, недостаточная физическая нагрузка, несбалансированное питание, лишний вес. Лечение предусматривает, в первую очередь, ограничение нагрузки на суставы.
При артрозе рекомендуется гомеосиниатрия. Этот метод сочетает гомеопатию и традиционную китайскую медицину. Безвредность метода и его эффективность обосновали врачи Московского государственного медико-стоматологического университета А.И. Евдокимова. После курса гомеосиниатрии в сочетании с ЛФК состояние пациентов значительно улучшилось. Врачи отмечают, что разумные физические нагрузки уменьшают боль, увеличивают амплитуду движений в суставах.
Снять боль при артрозе помогут наши рекомендации:
- Наложите на колено opтeз или тyгyю пoвязкy.
- Занимайтесь лечебной физкультурой. ЛФК улучшает подвижность всех частей сустава, снимает боли, укрепляет мышцы.
- Запишитесь в бассейн. Плавание поможет значительно улучшить состояние ваших коленей.
Боли в колене из-за артрита облегчит:
- Похудение. Снижение массы тела уменьшит нагрузку на коленный сустав.
- Регулярные физические упражнения на растяжку и гибкость снизят жесткость в коленном суставе.
- Вспомогательные устройства и опоры: трости, костыли, скобы.
Эти изменения в жизни необходимы, но лечение назначит врач. Это препараты от боли, противовоспалительные средства, стероиды и миорелаксанты.
Боль в колене при разгибании и сгибании ноги
С возрастом колени начинают болеть при разгибании из-за уменьшения количества суставной жидкости и стирания суставной поверхности.
Воспаление нескольких суставных сумок в суставе — бурсит — также вызывает боль. Боль при сгибании колена может стать ишиас — воспалительный процесс седалищного нерва.
Дамы, обратите внимание: провоцирует болезнь ношение длинных и узких сапог.
Болевые ощущения вызывает надколенно-бедренный синдром, человек испытывает дискомфорт в области коленной чашечки. Нога начинает болеть сильнее в состоянии покоя.
Снять болевой синдром поможет:
- Комплекс упражнений для поддержания тонуса мышц.
- Грелка со льдом на колено 2-3 раза в сутки.
- Комфортная обувь.
Важно: Боль в колене при сгибании и разгибании — предвестник развития артроза или артрита.
Приложение Мегаптека.ру найдет для вас средства от боли в коленях
Отправить смс со ссылкой на установку?
Почему боль в коленях появляется в молодом возрасте
У молодых людей колени болят по разным причинам. К примеру, из-за сидячего и малоподвижного образа жизни. В период коронавирусной инфекции и самоизоляции проблема гиподинамии актуальна. Долгое нахождение в сидячем положении приводит к сокращению размеров связок и при движении появляется боль.
Причиной боли у молодых могут быть воспалительные заболевания. Например, ломота и ноющая боль в области колена возможна при тяжелых интоксикациях, вызванных размножением патогенной микрофлоры.
У подростков болезненные ощущения при движениях бывают во время активной фазы роста — в 14-16 лет, так как организм не успевает перестроиться к изменениям роста и веса в этот период.
Еще одна частая патология коленного сустава в подростковом возрасте — первичная остеохондропатия большеберцовой кости или болезнь Осгуда-Шляттера. После спортивных занятий у подростков появляется боль при спуске по лестнице, сгибании и разгибании колена. Длится это состояние месяц и заканчивается полным выздоровлением.
Детский хирург, ортопед ГБУЗ НО Детская городская поликлиника No19 Нижнего Новгорода Сергей Благонравов на онлайн-консультации советует своим пациентам: «Болезнь проходит сама. В лечении нужно ограничить бег, прыжки, действия, которые усиливают боль. Помогают аппликации холода к области развития патологии и системное обезболивание — банальный ибупрофен. Полезны плавание и велосипед/велотренажер, упражнения на растяжку связок коленного сустава и мышц бедра и голени».
Подписывайтесь на рассылку
и читайте полезные статьи о здоровье каждую неделю
Перед началом лечения болезней коленных суставов нужен верный диагноз. Это — задача врача. Боль в колене нельзя игнорировать. При первых признаках обращайтесь к доктору. В зависимости от ситуации это хирург, ортопед, невролог, остеопат или ревматолог.
Источники:
- Всемирная организация здравоохранения.
- Сайт elibrary.ru, статья Патогенез, механизмы компенсации и лучевая диагностика дегенеративных изменений коленного сустава при спортивной травме.Бубович Е.В, Тарасенко Л.Л., БУ ВО ХМАО-Югры СурГУ.
- Сайт pubmed.gov, статья Влияние обуви на высоком каблуке на сагиттальный баланс позвоночника и всего тела, Tim Weitkunat, Флориан М. Бак, Thorsten Jentzsch, Hans-Peter Simmen, Clément M L Werner, Georg Osterhoff.
- Сайт elibrary.ru, статья Альтернативное восстановительное лечение посттравматических гонартрозов. Выбор лечения — гомеосиниатрия, Халяпина А.Б., Ярыгин Н.В., ГБОУ ВПО «МГМСУ им. А. И. Евдокимова» МЗ РФ.
- Сайт sprosivracha.com, детский хирург, ортопед Благонравов Сергей Владимирович, Нижний Новгород, ГБУЗ НО Детская городская поликлиника.
Установите бесплатное мобильное приложение Megapteka.ru
Мы отправим на ваш номер sms со ссылкой на установку
Источник
НАШИ БУДНИ: Верный диагноз — аутоиммунный тиреоидит в фазе декомпенсированного гипотиреоза как причина суставного синдрома. -Наши новости
Главная → Наши новости → НАШИ БУДНИ: Верный диагноз — аутоиммунный тиреоидит в фазе декомпенсированного гипотиреоза как причина суставного синдрома.
НАШИ БУДНИ: Верный диагноз — аутоиммунный тиреоидит в фазе декомпенсированного гипотиреоза как причина суставного синдрома.

Больная Ш., (73-х лет), находилась на обследовании и лечении в ревматологическом отделении ГКБ №15 им О.М. Филатова ДЗМ с направительным диагнозом «ревматоидный артрит». При поступлении предъявляла жалобы на общую слабость, боли воспалительного характера во всех группах суставов, припухлость мелких суставов кистей, боли в мышцах конечностей, одутловатость лица, отёки голеней и стоп, головокружение, шаткость походки, одышку при умеренной физической нагрузке.
Боли в суставах и мышцах появились три года назад после психо-эмоционального стресса (смерти мужа). Интенсивность болевого синдрома постепенно усиливалась. Самостоятельно бесконтрольно принимала НПВП[1]. В последние несколько месяцев появились одутловатость лица, отёчность век, нарастание общей слабости, одышки. Обратилась за медицинской помощью по месту жительства и была госпитализирована в ревматологическое отделение с подозрением на ревматоидный артрит. Известно, что в течение длительного времени — артериальная гипертензия с максимальным подъемом цифр артериального давления (АД) до 220/120 мм рт.ст., хорошее самочувствие при АД 130/80 мм рт.ст., периодически принимает эналаприл при повышении АД.
При осмотре в отделении состояние больной расценено как средней тяжести. Температура тела 36,6 Со. Сознание ясное, несколько заторможена и апатична. Отмечает снижение памяти. Положение активное. Конституция гиперстеническая, рост 160 см, вес 87 кг, индекс массы тела 33 кг/м2. Кожные покровы чистые, пониженной влажности. «Исчерченность» и слоистость ногтей. Краевое выпадение волос бровей. Веки отечные, глазные щели сужены. Специфическая «упругая» отёчность в области голеней и стоп. Язык увеличен, с отпечатками зубов на боковых поверхностях. Периферические лимфатические узлы не пальпируются. Имеются узелки Гебердена. Положительный симптом поперечного сжатия кистей, стоп. Припухлость, боли при пальпации и движениях ряда проксимальных межфаланговых суставов кистей (3 пальца слева, 3,4,5 пальцев справа). Дефигурация коленных суставов, левого голеностопного суставов за счёт экссудативных явлений, боли при пальпации и движениях. Мышечная сила сохранена, тонус мышц физиологический. Щитовидная железа не увеличена, безболезненная, неоднородная. Глазных симптомов нет. В лёгких — дыхание везикулярное, ослабленное в нижних отделах, хрипов нет. Тоны сердца приглушены, ритм правильный — 86 в мин., АД 140/80 мм рт.ст. Со стороны органов брюшной полости патологии не обнаружено. В течение нескольких лет — склонность к запорам.
По данным анализа крови отмечена нормохромная нормоцитарная анемия легкой степени (гемоглобин — 118 г/л, эритроциты — 3,8×10¹²/л), СОЭ по Вестергрену — 35 мм/ч.
При биохимическом исследовании крови обнаружена выраженная гиперхолестеринемия (10,8 ммоль/л), повышение уровня триглицеридов (4,39 ммоль/л) и холестерина ЛПНП (6,85 ммоль/л), избыточная активность креатинфорсфокиназы (1466 Ед/л) и трансаминаз (АСТ- 61 Ед/л, АЛТ 44 ед/л). Повышена активность лактатдегидрогеназы до 507 Ед/л. С-реактивный белок — 4,2 мг/л (в пределах нормы (норма до 5,0)); иммунологические маркеры ревматических аутоиммунных заболеваний (ревматоидный фактор, антитела к циклическому цитруллинированному пептиду, антинуклеарные антитела) — отрицательные.
На ЭКГ выявлены синусовая брадикардия с ЧСС 57 уд/мин, признаки гипертрофии и перегрузки ЛЖ. При Эхокардиографии камеры сердца не расширены, гипертрофия миокарда левого желудочка, нарушение локальной систолической функции левого желудочка и снижение показателей глобальной функции сердца (ФВ 50 %). Небольшой перикардиальный выпот (разобщение листков перикарда 6 мм).
Допплерография вен нижних конечностей: эхо-признаков тромбоза глубоких и поверхностных вен нижних конечностей не выявлено. ЭГДС[2]: эрозии до 0,2 см покрытые фибрином в антральном отделе желудка.
По данным рентгенографии органов грудной клетки очаговых и инфильтративных изменений не определяется.
Рентгенография коленных суставов: определяется умеренное снижение высоты суставных щелей, слабо выраженный субхондральный склероз суставных поверхностей, костно — деструктивных, и травматических изменений не выявлено.
Рентгенография кистей: остеопороз не выражен. Сужены суставные щели межфаланговых суставов, пястно-фаланговых суставов. Костные разрастания оснований дистальных фаланг.
У больной был заподозрен гипотиреоз, который был подтвержден результатами лабораторных исследований: уровень тиреотропного гормона (ТТГ) составил 59,0 мМЕ/л (норма — 0,17-4,05 мМЕ/л), Т4 свободный- менее 3,9 пмоль/л (норма 11,5-23,0 пмоль/л), антитела к тиреопероксидазе- 129,0 МЕ/мл (норма — 0,0-50 МЕ/мл), антитела к тиреоглобулину — 216,0 МЕ/мл (норма — 0-100 МЕ/мл).
При УЗИ щитовидной железы: эхо-признаки диффузных изменений паренхимы щитовидной железы, общий объем железы 8,1 см3 (норма 4,5-18 см3).
Заключение эндокринолога: аутоиммунный тиреоидит в фазе декомпенсированного гипотиреоза.
Больной был назначен L-тироксин в начальной дозе 25 мкг за 30 минут до завтрака, контроль уровня ТТГ, коррекция гипотензивной терапии, лечение дислипидемии, наблюдение эндокринолога по месту жительства.
Таким образом, у больной, обратившейся с суставным синдромом, имела место развернутая полисиндромная клиническая картина гипотиреоза: дермопатия (микседематозный отёк лица и конечностей, периорбитальный отёк), эктодермальные нарушения (ломкость и выпадение волос на латеральных частях бровей), ревматические проявления (гипотиреоидная артропатия, миопатия), поражение нервной системы (полинейропатия), психические нарушения (заторможенность, апатия, снижение памяти), характерные сердечно-сосудистые проявления, запоры (следствие гипокинеза кишечника), изменения лабораторных параметров (нормохромная нормоцитарная анемия, дислипидемия, повышение ферментов).
Несмотря на очевидную разноплановость типичной клинической картины гипотиреоза, основными жалобами пациентки были боли в суставах и мышцах. В связи с этим на этапе амбулаторного ведения был предварительно установлен неверный диагноз. Настороженность в плане эндокринных артропатий и миопатий позволяет избежать подобных ошибок.
[1] Нестероидные противовоспалительные препараты (НПВП, НПВС) — это группа лекарственных средств, действие которых направлено на симптоматическое лечение (обезболивание, снятие воспаления и понижения температуры) при острых и хронических заболеваниях.
[2] Эзофагогастродуоденоскопия (эгдс) — это один из методов зондирования, позволяющий при помощи микрокамеры осмотреть пищевод, желудок и двенадцапёрстную кишку.
Источник